MONOGRAFÍA CÁNCER DE MAMA
INDICE
INTRODUCCIÓN
CAPITULO I
EL CANCER DE MAMA
1.1. ETIOLOGÍA
1.2. ANATOMÍA PATOLÓGICA
1.3. FACTORES PRONÓSTICOS
1.4. PERFIL DE EXPRESIÓN GÉNICA
1.5. CHIP DE ADN.
1.6. EPIDEMIOLOGÍA
1.7. FACTORES DE RIESGO
Edad
1.8. MUTACIONES GENÉTICAS
1.9. CUADRO CLÍNICO
1.10. DIAGNÓSTICO
Mamografía
Ecografía
1.11. TRATAMIENTO
CAPITULO II
CONSECUENCIAS
DEL CANCER DE MAMA
CONCLUSIONES
BIBLIOGRAFÍA
INTRODUCCIÓN
El cáncer de mama es el crecimiento
desenfrenado de células malignas
en el tejido mamario. Existen
dos tipos principales de cáncer de mama, el carcinoma ductal—la más
frecuente—que comienza en los conductos que llevan leche desde la mama hasta
el pezón y el
carcinoma lobulillar que comienza en partes de las mamas, llamadas lobulillos,
que producen la leche materna.
Los
principales factores de riesgo de contraer cáncer de mama incluyen una edad
avanzada, la primera menstruación a temprana
edad, edad avanzada en el momento del primer parto o
nunca haber dado a luz, antecedentes familiares de cáncer de mama, el hecho de
consumir hormonas tales
como estrógeno y progesterona,
consumir licor y ser
de raza blanca.
Para
detectar el cáncer de mama, se utilizan diferentes pruebas como la mamografía, ultrasonido mamario con transductores de alta
resolución (ecografía), una prueba de receptores de estrógeno y progesterona o
imágenes por resonancia magnética. El diagnóstico de
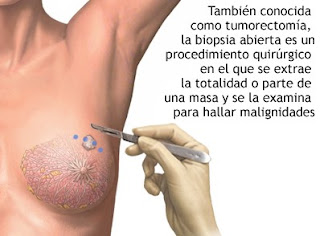
cáncer de mama sólo puede adoptar el carácter de definitivo por medio de
una biopsia mamaria. Es ideal hacer biopsias por punción o
aspiración, con aguja fina, con pistola de corte, estos guiados por ultrasonido
o resonancia o usar equipos de biopsia por corte y vacío, los cuales son
capaces de retirar la lesión parcialmente o completamente, según el caso. Estos
pueden ser guiados por estereotaxia (imagen monográfica guiada por coordenadas)
o por ultrasonido. Si no es posible, se pueden hacer biopsias incisionales
(retirar parte de la masa) o excisionales (retirar toda la masa), esto puede
alterar el estadio del tumor. Mediante ultrasonido, hay nuevas técnicas que
pueden sugerir malignidad, como el doppler, el 3D multicortes o la
elastougrafia, pero todas deben ser evaluadas y solo se tendrá un diagnóstico
definitivo mediante un Biopsia. Obviamente, por todos los métodos de imagen, se
tienen caracterizaciones de lo que puede ser un cáncer o no, para lo cual, se
usa el método BI-RADS, para decidir la conducta según esa clasificación.
Del total de
los carcinomas de mama, menos del 1 % ocurren en varones. El Día
Internacional del Cáncer de Mama se celebra el 19 de octubre, tiene
como objetivo sensibilizar a la población general acerca de la importancia que
esta enfermedad tiene en el mundo industrializado.
CAPITULO I
EL CANCER DE MAMA
En medicina
el cáncer de mama se conoce con el nombre de carcinoma de mama. Es una neoplasia maligna
que tiene su origen en la proliferación acelerada e incontrolada de células que
tapizan, en 90% de los casos, el interior de los conductos que durante la
lactancia, llevan la leche desde
los acinos glandulares, donde se produce, hasta
los conductos galatóforos, situados detrás de la areola y
el pezón, donde se
acumula en espera de salir al exterior. Este cáncer de mama se conoce
como carcinoma ductal. En el 10%
de los casos restantes el cáncer tiene su origen en los propios acinos
glandulares y se le llama carcinoma lobulillar. El carcinoma ductal puede
extenderse por el interior de la luz ductal e invadir el interior de los acinos
en lo que se conoce como fenómeno de cancerización lobular.
El cáncer de
mama ha sido clasificado en base a diferentes esquemas.
Atendiendo
al origen existen tres tipos genéricos de cáncer de mama:
·
Esporádico: sin antecedentes familiares. Serían entre
el 70 y el 80% de los casos.
·
Familiar: con antecedentes familiares, pero no
atribuibles a genética. 15-20%.
·
Hereditario: atribuidos a mutaciones por línea
germinal. Sólo serían entre 5-10%. Dentro de estos, el 40% se debe a mutaciones
en BRCA1 y BRCA2 (Breast Cancer susceptibility gen/protein)
La mayoría
de los cánceres de mama derivan de la unidad ducto-lobulillar.7 Las
células cancerígenas derivadas de otros tejidos se consideran infrecuentes en
el cáncer de mama. El término «Carcinoma in situ» se refiere al
tipo de cáncer que se encuentra confinado en la luz de los ductos o de
los lobulillos glandulares, sin
invadir los tejidos vecinos. Por su parte, el carcinoma invasivo prolifera
en demasía hasta romper la llamada membrana basal y
extenderse infiltrando los tejidos que rodean a los ductos y lobulillos mamarios,
penetrando así el tejido circundante. Las células que se dividen más
rápidamente tienen un peor pronóstico. Una forma de medir el crecimiento de
células de un tumor es con la presencia de la proteína Ki67, que indica que la
célula se encuentra en fase S de su desarrollo y también indica la
susceptibilidad a ciertos tratamientos.
Clásicos
·
Estado de los nódulos linfáticos: en caso de que
estuvieran contaminados sería signo de un mal pronóstico.
·
Tamaño del tumor: en general un tumor grande suele ir
ligado a un mal pronóstico, aunque no siempre es así, ya que en realidad es más
importante la capacidad de invasión.
·
Estado proliferativo: a mayor proliferación peor
prognosis. Este parámetro puede estudiarse realizando análisis histológicos
(con tinción con hematoxilina y eosina (HE),
por análisis inmunohistológico (Ki67) o análisis por FACS (en el que se
estudien las células en fase S)
·
Grado histológico: para
determinarlo se tiene en cuenta una combinación de varios factores como son la
estructura de los túbulos (más o menos definida), el estado proliferativo (% de
células mitóticas) y el pleomorfismo nuclear (número, forma y tamaño de núcleos
y nucleólos). Existen dos sistemas para clasificar el cáncer de mama según el
grado histológico: el sistema SBR Scarff-Bloom-Richardson(E.E.U.U.)
y el sistema de Nottingham (Europeo) que no es más que el SBR modificado por
Elston y Ellis. La diferencia entre ambos sistemas serían los límites de cada
parámetro entre cada grado.
Sensibilidad a receptores
Todas las
células tienen receptores en su superficie, en su citoplasma y
el núcleo celular. Ciertos
mensajeros químicos tales como las hormonas se
unen a dichos receptores y esto provoca cambios en la célula. En el cáncer de
mama hay tres receptores que son usados como marcadores tumorales: receptor de estrógeno(ER), receptor de progesterona (PR) y HER2/neu. Las
células que tengan alterada la expresión de alguno de estos receptores se les
coloca una signo positivo y un signo negativo si no se produce. Aquellas
células que no sobre-expresen ninguno de estos receptores se denominan basales
o triple negativos. Todos de estos receptores son identificados por
inmuno-histoquimica y genética molecular.
·
(ER+/PR+)cáncer positivo para receptores de estrógenos
y progesterona: en torno al 70% de los cánceres de mama son sensibles a
los estrógenos, lo cual
significa que el estrógeno hace que el tumor canceroso mamario crezca. Él
cáncer de mama ER+ pueden ser tratado con terapia adyuvante8 mediante
medicamentos que bloquean la activación de los receptores de estrógeno (SERMs), como el tamoxifeno,
o bien con inhibidores de aromatasa (Ais), como el anastrol. Este
tipo de terapia se combina con cirugía y puede ir o no, seguida de un
tratamiento con quimioterapia.
·
Aproximadamente 30% de las pacientes con cáncer de
mama tienen lo que se conoce como cáncer de mama positivo para HER2. HER2
se refiere a un oncogen que ayuda a que las células crezcan, se dividan y
se reparen ellas mismas. Cuando las células tienen demasiadas copias de este
gen, las células (incluyendo las cancerosas) se multiplican más rápidamente.
Los expertos piensan que las mujeres con cáncer de mama positivo para HER2
tienen una enfermedad más agresiva, tienen una mayor resistencia a los
tratamientos convencionales de quimioterapia y un riesgo mayor de recurrencia
que aquellas que no tienen este tipo de cáncer. Sin embargo el cáncer de
mama HER2+ responde a los medicamentos tales como el anticuerpo
monoclonal, trastuzumab—en combinación con la quimioterapia convencional—y esto ha
mejorado el pronóstico significativamente.
El estado de
receptor se utiliza para dividir el cáncer de mama en cuatro clases
moleculares:
·
Subtipo basal-epitelial(o basocelular): caracterizado
por la ausencia o mínima expresión de receptor de estrógeno (RE) y HER2 (triple
negativo), elevada expresión de citoqueratinas 5/6 y 17 (mioepiteliales),
laminina, y proteína 7 de unión a ácidos grasos. A diferencia de otros
subtipos, este grupo de tumores presenta alta frecuencia (82%) de mutaciones en
TP53 (en tirosina) y expresión de proteína p53 (TP53 funciona como punto de
control (checkpoint) en el ciclo celular desencadenando respuestas ante el daño
sobre el DNA, incluyendo reparación y apoptosis). Los tumores de tipo basal
reciben este nombre por su perfil de expresión genómica similar a la de un
epitelio celular basal normal y a las células mioepiteliares mamarias normales.
También comparte características histológicas con las células epiteliares
basales de la mama normal, y muestra una tasa proliferativa elevada, necrosis
central y margen infiltrativo, así como estroma escaso, frecuentes células
apoptóticas y respuesta estromal linfocítica, características similares a las
también observadas en los carcinomas que aparecen en mujeres portadoras de
mutación en el gen BRCA1.
·
Subtipo HER2+: ausencia o mínima expresión de RE,
elevada expresión de HER2. El perfil de expresión revela no sólo copias
aumentadas de ARNm de HER2/neu, sino también un aumento en la transcripción de
otros genes adyacentes que están amplificados en este segmento de ADN, como
GRB7.
·
Luminal A: caracterizado por la elevada expresión de
RE, proteína 3 de unión a GATA, proteína de unión a caja-X, factor 3, factor
nuclear 3 alfa de hepatocito y LIV-1 regulada por estrógeno. Comparte
características con las células epiteliales luminales que se desarrollan a
partir de la capa interna de revestimiento del ducto mamario.
·
Luminal B y C: expresión baja a moderada de genes
específicos de perfil luminar incluyendo los de grupo de RE.
Por último,
estado de receptor ha convertido en una evaluación crítica de todos los
cánceres de mama, ya que determina la idoneidad del uso de tratamientos
específicos, por ejemplo, tamoxifeno y/o trastuzumab. Ahora, estos tratamientos
son algunos de los tratamientos adyuvantes más eficaces del cáncer de mama. Por
el contrario, cáncer de mama negativos triple (es decir, no receptores
positivos) ahora se piensa que puede ser un indicativo de mal pronóstico.
La
heterogeneidad biológica del cáncer de mama tiene implicaciones para el
pronóstico y para la toma de decisiones terapéuticas. Una nueva aproximación en
la clasificación del cáncer de mama mediante el análisis de expresión de
múltiples genes en un tumor individual ayudará en la obtención de mejores
clasificaciones para los tumores (por conocer mejor su origen) y con ello
mejorar la capacidad pronóstica y así elegir un tratamiento más personalizado y
efectivo.
Las nuevas
tecnologías de micromatrices como los microarray permiten
detectar y cuantificar simultáneamente la expresión de numerosos genes, ya que
permiten el estudio simultáneo de una gran batería de genes.
Los chips de
ADN son capaces de distinguir las células normales de las células del cáncer de
mama, encontrando diferencias en cientos de genes, aunque se desconoce la
importancia de la mayoría de esas diferencias. Varias pruebas de detección se
encuentran disponibles comercialmente, pero la evidencia para su valor es
limitada. La marca Oncotype DX es la única prueba respaldada por pruebas de nivel II, que no ha sido aprobada por
la Administración de Alimentos y Medicamentos de
los Estados Unidos (FDA),
pero está avalada por la American Society of Clinical Oncology. La
marca MammaPrint ha sido aprobada por la FDA, pero sólo es compatible con el
nivel III de evidencias. Dos otras pruebas tienen pruebas de nivel III: Theros y MapQuant Dx.
Desde hace
varias décadas, el cáncer de mama se ha incrementado en grado notable alrededor
del mundo, sobre todo en países occidentales. y este crecimiento
permanece, a pesar de que existen mejores instrumentos de diagnóstico, diversos
programas de detección temprana, mejores tratamientos y mayor conocimiento de
los factores de riesgo.
El cáncer de
mama es la neoplasia maligna más frecuente en la mujer occidental y la
principal causa de muerte por cáncer en la mujer en Europa, Estados Unidos, Australia y
algunos países de América Latina.
El cáncer
mamario representa 31% de todos los cánceres de la mujer en el mundo.
Aproximadamente 43% de todos los casos registrados en el mundo en 1997 corresponden
a los países en vías de desarrollo. Laincidencia está
aumentando en América Latina y en otras regiones donde el riesgo es intermedio
(Uruguay,Canadá, Brasil, Argentina, Puerto Rico y Colombia) y bajo (Ecuador, Costa Rica y Perú).
Con base en
un análisis estadístico del año más reciente para el cual existen datos en cada
país, son cinco los países donde la mortalidad anual por cada 10.000 mujeres es
mayor: Uruguay (46,4), Trinidad y Tobago(37,2), Canadá (35,1),
Argentina (35,2) y Estados Unidos (34,9).
Hoy en día,
el cáncer de mama, como otras formas de cáncer, es
considerado el resultado de daño ocasionado al ADN. Este daño proviene de muchos
factores conocidos o hipotéticos (tales como la exposición a radiación
ionizante). Algunos factores como la exposición a estrógenos llevan a un
incrementado rango de mutación, mientras que otros factores como los oncogenes
BRCA1, BRCA2, y p53 causan reparo disminuido de células dañadas.
Los humanos
no son los únicos mamíferos capaces
de desarrollar cáncer de mama. Las perras, gatas y algunos tipos de ratones,
principalmente el ratón doméstico, son
susceptibles de desarrollar cáncer de mama que se sospecha es causado por
mutagénesis insercional aleatoria por el virus del cáncer de mama en el ratón
(MMTV). La sospecha de la existencia de origen viral del cáncer de mama es
controversial, y la idea no es mayormente aceptada por la falta de evidencia
definitiva o directa. Hay mucha mayor investigación en el diagnóstico y
tratamiento del cáncer que en su causa de origen.
El riesgo de
padecer cáncer de mama se incrementa con la edad, pero el cáncer de mama tiende
a ser más agresivo cuando ocurre en mujeres jóvenes. La mayoría de los
casos de cáncer de mama avanzado se encuentra en mujeres de más de 50 años. Las
mujeres tienen 100 veces más probabilidades de sufrir cáncer de mama que los hombres.
Para una
mujer que vive más allá de los 90 años la probabilidad de tener cáncer de mama
durante toda su vida es de 12,5% o 1 en 8.
Un tipo de
cáncer de mama que ocurre y es especialmente agresivo y desproporcional en las
mujeres jóvenes es el cáncer de mama inflamatorio. Suele ser descubierto en el
estadio III o estadio IV. También es característico porque normalmente no se
presenta con masa por lo tanto no es detectado con mamografía oecografía. Se
presenta con los signos y síntomas de una mastitis.
1.8. MUTACIONES GENÉTICAS
Aproximadamente
5% de las pacientes con cáncer de mama (representadas en color rojo) «heredan»
una forma peculiar de genes que le hacen suceptibles a la enfermedad.
Aunque es
más frecuente que sean factores externos los que predisponen a una mujer al
cáncer de mama, un pequeño porcentaje conlleva una predisposición hereditaria a
la enfermedad.
Dos genes,
el BRCA1 y
el BRCA2, han sido relacionados
con una forma familiar rara de cáncer de mama. Las mujeres cuyas familias
poseen mutaciones en estos genes tienen un riesgo mayor de desarrollar cáncer
de mama. No todas las personas que heredan mutaciones en estos genes
desarrollarán cáncer de mama. Conjuntamente con la mutación del oncogén p53 característica
delsíndrome de Li-Fraumeni estas mutaciones determinarían
aproximadamente el 40% de los casos de cáncer de mama hereditarios (5-10% del
total), sugiriendo que el resto de los casos son esporádicos. Recientemente se
ha encontrado que cuando elgen BRCA1 aparece combinado con el
gen BRCA2 en una misma persona, incrementa su riesgo de cáncer de mama hasta en
un 87%.
Se han
verificado otros cambios genéticos asociados a determinados datos clínicos de
cancer de mama, por lo que no sólo se utilizan como marcadores moleculares,
sino también como factores pronósticos y predictivos. Por ejemplo, las
mutaciones en el gen TP53 suele estar relacionado con niveles altos en el
biomarcador Ki67, tumores luminales B y alto grado histológico. Este tipo de
mutaciones suele ir unida a resistencia a tratamiento con inhibidores de
aromatasa, hecho muy importante a la hora de elegir un tratamiento adecuado
para el paciente. Del mismo modo una mutación importante a nivel predictivo
(positivo para terapia con Ais)en cancer de mama luminal, aunque no muy
abundante, sería la concerniente a GATA3. Además para cánceres de tipo luminal
A, con bajo índice de proliferación (Ki67)se han detectado mutaciones en los
genes MAP3K1 y MAP4K2 (diana del primero) que estarían asociados a un buen
pronóstico y que explicarían, debido a sus dianas (ERK o JNK) la insensibilidad
por pérdida de señalización o la acumulación de mutaciones.26
Otros
cambios genéticos que aumentan el riesgo del cáncer de mama incluyen mutaciones
del gen PTEN (síndrome de Cowden), STK11 (síndrome de Peutz-Jeghers) y CDH1
mutado en el 50.5% de los tumores lobulares(Cadherina-E);
su frecuencia y aumento del riesgo para el cáncer de mama aún no se conoce con
exactitud. En más del 50% de los casos se desconoce el gen asociado al cáncer
de mama heredado. En comparación con países con población totalmente
caucásica, la prevalencia de
estas mutaciones en la población de América Latina es
posiblemente menor.
El principal
motivo de consulta en relación a las mamas de una mujer es la detección de una
masa o tumoración. Aproximadamente el 90% de todas las masas mamarias son
causadas por lesiones benignas. Las que son suaves y masas elásticas se asocian
generalmente con un fibroadenoma en mujeres de 20 a 30 años de
edad y quistes en las mujeres entre 30 y 40 años. Las
masas malignas de mama se caracterizan por ser solitarias, no muy notorias,
duras y dolorosas a la palpación.
Otra
manifestación frecuente es dolor en los senos. Dicha mastalgia rara
vez se asocia con cáncer de mama y suele estar relacionada con cambios
fibroquísticos en las mujeres premenopáusicas. Las mujeres posmenopáusicas
que reciben terapia de reemplazo de estrógeno también pueden quejarse de dolor
en los senos provocado por cambios fibroquísticos. El dolor de estos trastornos
fibroquísticos suele verse acompañado de pequeñas tumoraciones difusas en las
mamas.
El cáncer de
mama precoz generalmente no causa síntomas; razón por la cual los exámenes
regulares de las mamas son importantes. A medida que el cáncer crece, los
síntomas pueden incluir enrojecimiento, hinchazón y
retracción de la piel o del pezón con la aparición de agujeros o fruncimiento
que luce como cáscara de naranja. Otro problema frecuente es la secreción del
pezón. El flujo de un carcinoma de mama suele ser espontáneo, con sangre,
asociado a una masa y localizado en un solo conducto en uno de las mamas. En
algunos casos la secreción de líquido proveniente del pezón puede ser de color
claro a amarillento o verdoso, y lucir como pus.
Tumores
mamarios o tumoraciones en las axilas que son duras, tienen bordes irregulares
y generalmente no duelen. Cambio en el tamaño, forma o textura de las mamas o
el pezón. Los hombres también pueden desarrollar cáncer de mama y los síntomas
abarcan tumoración mamaria, así como dolor y sensibilidad en las mamas.
Los síntomas
del cáncer de mama avanzado pueden abarcar:
·
Bulto en la mama
·
Aumento del tamaño de los ganglios linfáticos
(adenopatías) en la axila
·
Cambios en el tamaño, textura de la piel o color de la
mama
·
Enrojecimiento de la piel
·
Formación de depresiones o arrugas
·
Cambios o secreción por el pezón
·
Descamación
·
Tracción del pezón hacia un lado o cambio de dirección
·
Dolor óseo.
·
Dolor o molestia en las mamas.
·
Úlceras cutáneas.
·
Hinchazón de un brazo (próximo a la mama con cáncer).
·
Pérdida de peso.
Hay que
enfatizar que el cáncer de mama puede manifestarse como una tumoración
asintomática y que cuando ya hay retracción de la piel sea un cáncer avanzado,
por lo que al detectar una masa, la paciente debe buscar ayuda profesional y
pedir un diagnóstico exacto basado en estudios y no en presunción clínica.
El examen de
seno se debe realizar en posición vertical, sentada y acostada con las manos de
la mujer detrás de la cabeza. Los senos deben ser inspeccionados en busca de
diferencias en el tamaño, retracción de la piel o del pezón, patrones venosos
prominentes y signos de inflamación. Se debe
usar la superficie plana de la punta de los dedos para palpar el tejido mamario
contra la pared torácica. Las zonas axilares y supraclaviculares deben ser
revisadas en busca de nódulos. El pezón
debe comprimirse suavemente para comprobar si hay secreciones.
La extensión
del uso de la mamografía ha sido eficaz, ya que ha reducido la tasa de mortalidad del cáncer de mama hasta un
30%. La mamografía es el mejor método de cribado de lesiones tempranas
disponible. La tasa de supervivencia para las mujeres con cáncer de mama se
incrementa drásticamente cuando se diagnostica en una etapa temprana, detectado
precozmente tiene una sobrevida a los 10 años que alcanza hasta un
98%. Desafortunadamente, sólo el 60% de los cánceres se diagnostican en
una fase localizada. De manera que la mamografía regular debe ir acompañada de
un examen físico regular de mama para mejorar ese porcentaje.
Se
recomienda la mamografía cada año para las mujeres asintomáticas mayores de 40
años. Se le conoce como mamografía de detección, despistaje o
«screening» y utiliza un protocolo de dos proyecciones, por lo general una de
ellas en dirección oblicua lateral medial y la proyección craneocaudal, es
decir, de arriba abajo. La mamografía en mujeres sintomáticas o en
aquellas con factores de riesgo elevados se le conoce como mamografía
de diagnóstico y por lo general utilizan más de dos proyecciones por
imagen.
El
pesquistaje en mujeres de 50 a 75 años de edad disminuye significativamente la
tasa de mortalidad por cáncer de mama. El cribado en mujeres entre 40 y 49 años
es controvertido, debido a una menor incidencia de la enfermedad en este grupo
de edad y a que las mamas son más densas lo cual disminuye la sensibilidad de
la mamografía. Varios estudios muestran una reducción significativa en las
tasas de mortalidad en mujeres de esta franja de edad que recibieron
mamografías, mientras que otros trabajos no demostraron beneficios en este
grupo etario.
El
pesquisaje por ultrasonido es útil para diferenciar entre masas o tumores
mamarios sólidos y los quísticos, fundamentalmente cuando una masa palpable no
es bien visualizado en una mamografía. La ecografía es especialmente útil
en mujeres jóvenes con tejido mamario denso con una masa palpable que no se
visualiza en una mamografía. La ecografía no debe ser utilizada en los
controles de rutina, sobre todo porque no se visualizan las
microcalcificaciones y la detección de carcinomas es
insignificante con la ecografía.
El tratamiento
del cáncer de mama puede incluir:
·
Medicamentos o quimioterapia por
vía intravenosa u oral o quimioterapia por vía intratecal (medicamentos
introducidos en la médula espinal con una aguja, en el área denominada espacio subaracnoide)
·
Medicamentos para prevenir y tratar náuseas y otros
efectos secundarios del tratamiento.
CAPITULO II
CONSECUENCIAS DEL CANCER DE
MAMA
Hoy en día, pacientes
con cáncer de seno se enfrentan con una abrumadora cantidad de información. Con
tantas cuestiones importantes para considerar, puede que la salud de los huesos
no sea lo más importante; sin embargo es una cuestión crítica en todas las
etapas del cáncer.
En las etapas tempranas
del cáncer de seno, las mujeres reciben terapia hormonal; esto puede causar
pérdida ósea, además de huesos débiles y frágiles. A medida que la enfermedad,
se puede propagar a los huesos; esto es lo que se llama metástasis ósea, que
afecta a un 75 por ciento de pacientes con cáncer de seno avanzado.
En todo caso, una vez
que los huesos del paciente están débiles y frágiles, tienen un serio riesgo de
complicaciones óseas, incluyendo lesiones en la espina dorsal, fracturas o la
necesidad de someterse a procedimientos mayores, como cirugía o radiación en
los huesos. Estas complicaciones están asociadas con una calidad de vida baja y
limita la habilidad de hacer cosas que uno quiere.
Una manera efectiva es
conversar con su médico sobre sus huesos y comunicar cualquier síntoma con
premura. La postergación podría significar una mayor complicación en los casos.
La Organización
Nacional de Cáncer de Seno Y-ME, junto a la compañía de biotecnología Amgen y
una junta de consejeros médicos, publicaron un reporte sobre cáncer de seno
Bone Health in Focus (Enfoque Sobre la Salud Ósea). El reporte está disponible
para mujeres con cáncer de seno y sus cuidadores y así ayudará a que aprendan
cómo el cáncer podría afectar los huesos.
Resumiendo tenemos las
siguientes consecuencias:
-Dificultad o dolor al
orinar
-Deseos fuertes de
orinar
-Sangre en la orina
-Sangre en el semen
-Dolor al eyacular
-Dolor en la cadera
-Dolor en los muslos
-Dolor en los
testículos o cerca de ellos
CONCLUSIONES
1.
Al haber abordado el tema del
cáncer de mama llegué a la conclusión de que si es un conflicto grave en un porcentaje
grande para las mujeres y también para los hombres aunque sea la mínima
cantidad de que lo padezcan.
2.
También concluí que es una
enfermedad terminal para las mujeres, pero si realizan los pasos indicados que
deben seguir de acuerdo a la tumoración que se les haya desarrollado y si se
cuidan no tienen que tener ningún problema con este mal, ya que existen varias
formas de tratarlo y eliminarlo por completo del cuerpo.
3.
Algo preocupante es que los
casos de carcinomas o de cáncer de mama es la detección tardía ya que las
mujeres se dan cuenta de que padecen este mal solo una mujer de cada diez es la
que se prevé de que padece un carcinoma, es algo alarmante.
4.
La resistencia endocrina en el
cáncer de mama, especialmente a los SERMs como el TAM, es un problema clínico
de primera magnitud y una causa clave del fallo terapéutico. Es evidente que
los mecanismos que conducen a la resistencia endocrina son multifactoriales.
5.
Los recientes avances en
genómica y proteómica permiten el análisis simultáneo de numerosos genes (o de
sus productos). Esto constituye una excelente oportunidad para definir los
perfiles de expresión génica/proteica característicos de cada tumor e
identificar terapias específicas de cada paciente.
6.
Sin lugar a dudas, estos
estudios también ayudarán a identificar las características moleculares de la
resistencia endocrina a diferentes agentes y permitirá un mejor entendimiento
de cómo los mecanismos descritos contribuyen al desarrollo de un fenotipo
resistente.
BIBLIOGRAFÍA
1.
Instituto Nacional del Cáncer
(marzo de 2010). «Información general sobre el cáncer del seno (mama)».
Consultado el 1 de junio de 2010.
2.
Avello, E. Junceda. Cáncer de
mama. Universidad de Oviedo. pp. 15. ISBN 8474681375.
3. Martín
Jiménez, M.. Cáncer de mama. Arán Ediciones. pp. 35-43. ISBN 8496881067.
4.
PERALTA M, Octavio. Cáncer de
Mama en Perú: Datos epidemiológicos. Se describen los análisis epidemiológicos
del cáncer de mama y se relata la experiencia en el Hospital Clínico San Borja,
destacando la mayor precocidad en el diagnóstico.
Referencias de internet
1. http://www.nlm.nih.gov/medlineplus/spanish/ency/article/000913.htm
2. http://www.cancer.gov/espanol/tipos/seno